Paciente presenta dolor de rodilla por más de 15 años
- Dr. Juan Barriga Moreno | Clínica Toa
- 20 oct 2021
- 5 Min. de lectura
Caso Clínico: Osteocondritis disecante de rodilla bilateral
Barriga Juan, Peréz Alexander, Macías Virginia

La osteocondritis disecante de rodilla (ODR) ha sido definida como una lesión idiopática, focal que afecta a un fragmento de hueso subcondral y su cartílago articular con riesgo de inestabilidad o disrupción del cartílago articular y puede resultar en osteoartritis prematura.
Prevalencia
Afecta con mayor frecuencia a adolescentes y adultos jóvenes con una incidencia del 0.05 al 0.08% en la población general.
Posibles Causas
Hay múltiples teorías relacionadas con la etiología de la ODR que incluyen historia familiar, isquemia local, anomalías epifisarias, desequilibrios endocrinológicos, trauma o microtraumas repetitivos.
Síntomas
La localización más frecuente es la rodilla y dentro de esta las más frecuentes son él cóndilo femoral interno y la tróclea.
Es muy común que se presente de 2 maneras, la primera donde es un hallazgo incidental (se hace un examen rutinario y se evidencia en la radiografía de rodilla en un paciente sin síntomas) o el segundo donde el paciente refiere sintomatología, comúnmente se manifiesta con dolor y/o inflamación que va a depender del grado de inestabilidad de fragmento afecto pudiendo llegar a bloqueo articular al desprenderse o formar un cuerpo libre intraarticular.
Diagnóstico
El diagnóstico se realiza con radiografías y con estudios complementarios como resonancia magnética que son de importancia para decidir el manejo; ya que su tratamiento dependerá del grado de estabilidad del fragmento y del estado del cartílago subyacente.
Tratamiento
El tratamiento va desde el manejo conservador (control de los síntomas) hasta el tratamiento quirúrgico; dentro del tratamiento quirúrgico existe la artroscopia con la reducción del fragmento más la fijación del fragmento osteocondral; si el fragmento es inestable o libre se realiza la exéresis del mismo vía artroscópica más la realización de microfracturas, mosaicoplastia, aloinjerto osteocondrales y/o regeneración con condrocitos autólogos.
Presentación del caso
Se trata de un paciente masculino de 23 años de edad sin antecedentes clínicos quirúrgicos de relevancia, refiere que desde los 5 años de edad presenta dolor bilateral de rodillas, esporádico de leve intensidad, no asociado a trauma. Además, hace aproximadamente 6 meses el paciente aumenta de peso y el dolor se intensifica con las actividades físicas, con predominio en rodilla izquierda acompañado de inflamación y alteración de la marcha.
Acude a la casa de salud para valoración traumatológica dentro de la exploración física de la rodilla derecha presentó flexo-extensión completa, no aumento del líquido articular, maniobras meniscales y de estabilidad ligamentaria dentro de rangos normales. Rodilla izquierda flexión de 120 grados extensión 5 grados y dolor.

Fig 1. Radiografía anteroposterior de rodilla derecha e izquierda que muestra la lesia nivel del cóndilo femoral interno de manera bilateral con osteocondral localizada
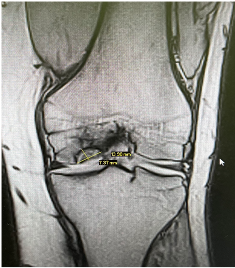
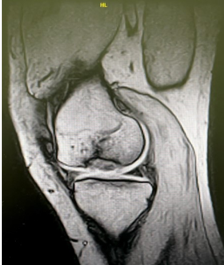
Se solicitó radiografías anteroposterior y lateral de rodillas, rodilla derecha se evidencia lesión en el cóndilo interno de margen esclerótico bien delimitado de aproximadamente 6mm, rodilla izquierda se evidencia lesión en el cóndilo interno de margen esclerótico bien delimitado de aproximadamente 8mm (Fig. 1) (Fig. 2); se realizó resonancia magnética de la rodilla izquierda donde se evidencia un fragmento osteocondral contenido en la superficie articular de 14 x 8mm con características de inestabilidad con lo cual se confirma el diagnóstico y se decide manejo quirúrgico en la rodilla izquierda al ser la más sintomática y tener criterios de inestabilidad en la resonancia magnética de dicha rodilla (Fig. 3).
Se realizó artroscopia de la rodilla izquierda con hallazgos, sinovitis hiperplásica más lesión osteocondral inestable en el cara del cóndilo femoral medial de 10x 14mm en la cual se realizó la remoción del fragmento más la realización de mosaicoplastia.
En la rodilla derecha se decidió un manejo conservador.

Fig 2. Radiografía axial de rodilla derecha e izquierda
se evidencia el defecto osteocondral en el cóndilo femoral
interno de manera bilateral.
Discusión
La osteocondritis disecante puede ocurrir en múltiples articulaciones el lugar más común es la rodilla presentándose hasta en un 85% en el cóndilo femoral medial, hasta el momento no hay datos claros acerca de la incidencia o reportes de la presentación de manera bilateral. Aunque son múltiples los factores que se relacionan a esta; el desarrollo de la ODR bilateral nos indica que que existió un defecto en el centro de osificación distal del fémur lo cual nos indicaría que puede ser la etiología de este caso.
Fig 3 . Imagen por Resonancia magnética de rodilla izquierda
en el cóndilo femoral interno de rodilla izquierda con
fragmento osteocondral contenido en superficie articular.
Múltiples son los manejos o tratamiento en esta patología la cual va a depender de la sintomatología, de la estabilidad del fragmento osteocondral involucrado. Cuando el fragmento es pequeño y estable es indicado el manejo conservado (se tratan los síntomas), si el fragmento es pequeño he inestable se puede optar por reducir y fijarlo artroscópicamente, pero en ocaciones no es posible fijarlo y se pueden realizar técnicas como microfracturas, microperforaciones, mosaicoplastia, aloinjerto o implante de condrocitos. En el caso reportado; por el tamaño, localización y establidad del fragmento; se decidió la realización de artroscopia más mosaicoplastia en el cóndilo femoral medial.
Es muy importante un diagnóstico temprano en la etapa donde el fragmento es aún estable y se puede realizar un manejo quirúrgico que permita conservar el cartílago articular adyacente y así evitar degeneración articular temprana de la rodilla.
Bibliografia
1. Jeffrey I, Hooman N, Kevin G, Shea, John C, et al. The Demographics and Epidemiology of Osteochondritis Dissecans of the Knee in Children And Adolescents. Am J sports Med 2014;42: 320-326.
2. Grimm NL, Tisano B, Carey JL. Three osteochondritis dissecans lesions in one knee: a case report. Clin Orthop Relat Res 2013;471(4):1186–1190.
3. Edmonds EW, Shea KG. Osteochondritis dissecans: editorial comment. Clin Orthop Relat Res 2013;471(4):1105–6.
4. Weiss JM, Nikizad H, Shea KG, et al. The incidence of surgery in osteochondritis dissecans in children and adolescents. Orthop J Sports Med 2016;4(3):1–7.
5. Chambers HG, Shea KG, Carey JL. AAOS Clinical Practice Guideline: diagnosis and treatment of osteochondritis dissecans. J Am Acad Orthop Surg 2011;19(5): 307–9.
6. Alvarez A, Garcia. Mosaicplasty. Rev Arch Med Camague 2017;21(1)
7. Cahill BR. Osteochondritis dissecans of the knee: treatment of juvenile and adult forms. J Am Acad Orthop Surg 1995;3(4):237–47.
8. Mubarak SJ, Carrol NC. Juvenile osteochondritis dissecans of the knee: etiology. Clin Orthop Relat Res 1981;157:200–11.
9. Konig F. The classic: on loose bodies in the joint. Clin Orthop Relat Res 2013; 471(4):1107–15.
10. Kocher MS, Micheli LJ, Yaniv M, et al. Functional and radiographic outcomes of juvenile osteochondritis dissecans of the knee treated with transarticular arthroscopic drilling. Am J Sports Med 2001;29(5):562–6.
11. Cahill BR, Ahten SM. The three critical components in the conservative treatment of juvenile osteochondritis dissecans (JOCD). Physician, parent and child. Clin Sports Med 2001;20(2):287–98.
12. Hefti F, Beguiristain J, Krauspe R, et al. Osteochondritis dissecans: a multicenter study of the European Pediatric Orthopedic Society. J Pediatr Orthop B 1999; 8(4):231–45.
13. Accadbled F, et al. Osteochondritis dissecans of the knee. Orthop Traumatol Surg Res (2017), https://doi.org/10.1016/j.otsr.2017.02.016



Comentários